Surto Hospitalar

UM “CLUSTER” DE INFECÇÕES POR ESTREPTOCOCOS DO GRUPO A EM FERIDAS CIRÚRGICAS
A investigação do surto, que será detalhada neste estudo, permitirá analisar os fatores que contribuíram para sua ocorrência, as medidas de controle implementadas e as lições aprendidas para a prevenção de surtos semelhantes no futuro.
OBJETIVOS
Ao término deste exercício o estudante deve ser capaz de:
descrever as atribuições da vigilância de infecções hospitalares em diferentes níveis dos serviços de saúde, bem como suas relações durante uma investigação;
descrever a utilidade e limitações dos dados do numerador;
descrever as fontes e a utilidade dos dados em uma investigação de surto hospitalar.
Este trabalho utilizará como estudo de caso um surto de Infecções por Estreptococos do Grupo A em Feridas Cirúrgicas, que ocorreu nos nos Estados Unidos da América entre fevereiro e agosto de 1980 em um Hospital Comunitário de Michigan.
PARTE I
No dia 12 de agosto de 1980, o Coordenador da Comissão de Controle de Infecções de um Hospital Comunitário notificou ao Centro de Controle e Prevenção de Doenças (CDC) um surto epidêmico com 7 casos de infecção de feridas cirúrgicas causadas por estreptococos do Grupo A. Este surto teria tido início no dia 23 de abril de 1980. Do total de 7 casos, 2 desenvolveram bacteremia e um faleceu.
Os casos ocorreram em Michigan, num Hospital Geral Comunitário de 300 leitos. A média de cirurgias/ano neste hospital era de 8.000. O Hospital possuía uma Comissão de Controle de Infecções Hospitalares (CCIH) composto por médicos, supervisores de enfermagem, administradores, sob a coordenação de um especialista em moléstias infecciosas, que respondia também voluntariamente como epidemiologista do hospital.
O responsável pela rotina da vigilância e controle de infecções hospitalares era uma enfermeira com formação especializada nessa área.
Todos os casos considerados como infecção foram definidos através de critérios clínicos, epidemiológicos e bacteriológicos.
Não era rotina do hospital realizar vigilância pós-alta. A enfermeira da CCIH dispunha de todos os exames bacteriológicos positivos de pacientes internados no hospital, a partir de fevereiro de 1980.
No dia 14 de agosto de 1980, após discussões com outros profissionais da CCIH do hospital e com o médico consultor do Departamento de Saúde Pública de Michigan, tomou-se a decisão de convidar o CDC para assessorar a investigação do surto. Assim, um epidemiologista da EIS (Serviço de Inteligência para Epidemias*) chegou a Michigan ao entardecer do dia 14 de agosto.
PARTE II
Foram solicitados os dados clínicos dos 7 pacientes identificados pela CCIH com feridas cirúrgicas infectadas por estreptococos do grupo A. Enquanto isso, foram revistos os relatórios bacteriológicos disponíveis relativos ao período de 1 de fevereiro a 15 de agosto de 1980. Foi realizada, também, uma revisão dos informes de infecções por todos os estreptococos do grupo A (excluindo apenas as culturas de garganta), identificadas no período de 1 de janeiro de 1979 a 15 de agosto de 1980. O estreptococo do grupo A foi encontrado apenas em feridas cirúrgicas infectadas. Os informes bacteriológicos referentes ao período anterior a fevereiro de 1980 foram descartados. Os dados de vigilância relativos aos meses de dezembro de 1979 a janeiro de 1980 não estavam disponíveis.
O CCIH definiu “ferida cirúrgica infectada” como qualquer ferida pós-cirúrgica com drenagem purulenta.
Na Tabela 1 estão listados o número mensal de culturas positivas de feridas cirúrgicas infectadas, de casos dos quais as culturas não foram realizadas e o total de feridas infectadas identificadas.
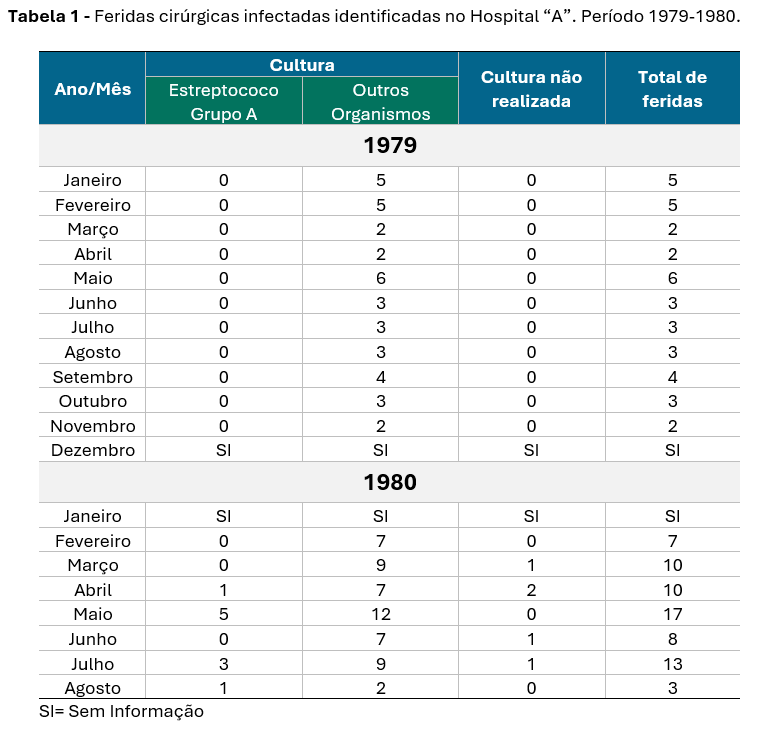
PARTE III
O laboratório de microbiologia do hospital utilizou os seguintes critérios para identificação presuntiva dos microorganismo isolados como estreptococo do grupo A:
Beta- hemolíticos em ágar sangue de carneiro;
Sensíveis à bacitracina;
Fator GAMP* negativo;
Crescimento inibido em caldo de cultura com NaCl a 6,5%;
Bile-esculina negativo.
Fator GAMP: substância produzida pelo estreptococo do grupo B que aumenta a produção de beta-lisina do estafilococo aureus.
Para detectar a suscetibilidade microbiana, foi realizado o método de Kirby-Bauer. Estas técnicas não foram alteradas nos últimos 2 anos.
A Tabela 2 lista os dados de vigilância e de laboratório e os relativos ao denominador.
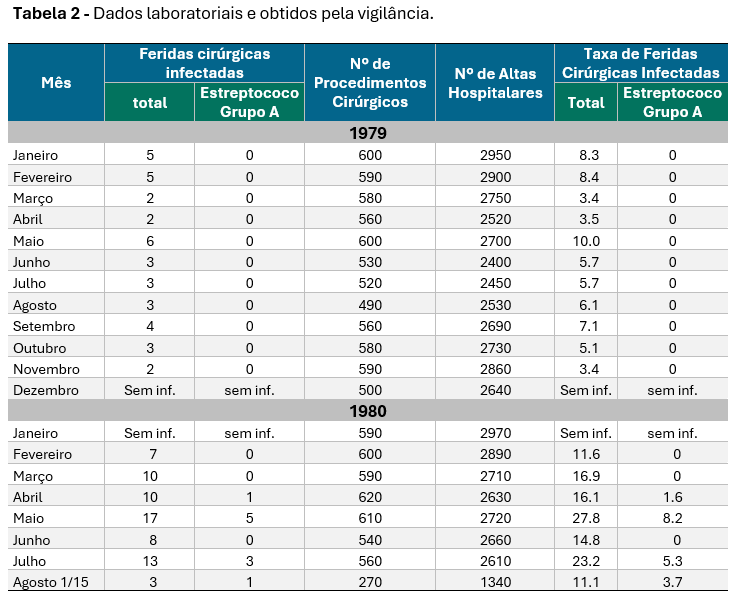
PARTE IV
Os dados da vigilância e do laboratório foram revistos e o epidemiologista do EIS observou um aumento na taxa de feridas cirúrgicas infectadas por estreptococo do grupo A (com início em fevereiro e prolongando-se até abril de 1980). Porém, houve também um aumento na taxa de feridas cirúrgicas infectadas por outros organismos. O representante do EIS detectou que, em fevereiro, havia sido designada uma nova enfermeira para trabalhar no CCIH. Após o levantamento dos denominadores apropriados e os cálculos das taxas de ataque, o epidemiologista do EIS concluiu que realmente houve uma epidemia.
Em geral, o estreptococo do grupo A não é causa freqüente de infecção em feridas cirúrgicas. Os dados conhecidos indicam a presença deste agente em menos de 1% de todas as feridas cirúrgicas infectadas e menos do que 2 infecções em “incisões cirúrgicas” por 10.000 pacientes cirúrgicos. A transmissão costuma ser de pessoa a pessoa, sendo rara através de objetos contaminados. É freqüente a transmissão ser causada por um portador em fossas nasais. Em surtos anteriores, tem sido demonstrada a participação de um membro da equipe hospitalar como responsável pela disseminação. O período de incubação é curto, de 1 a 3 dias.
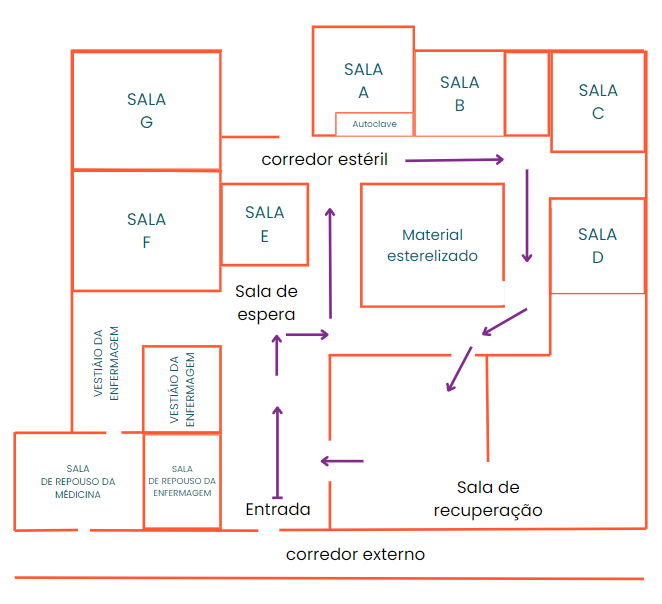
O epidemiologista do EIS obteve uma planta dos pavimentos e das salas cirúrgicas, bem como informações do funcionamento da unidade cirúrgica. Os casos cirúrgicos são admitidos através de vários serviços do hospital, e antes da cirurgia permanecem em uma “área de espera” para, posteriormente, serem levados à sala de cirurgia onde são preparados por uma enfermeira. O hospital tem 7 salas de cirurgia, salas de A a G. À exceção da sala E (sala de cistoscopia), cada sala cirúrgica era utilizada para diversos tipos de procedimentos.
Durante a investigação, os funcionários das salas cirúrgicas foram entrevistados e referiram que a ventilação era inadequada, e que as portas das salas cirúrgicas eram mantidas continuamente abertas.
Vários servidores do equipe do hospital apontaram a sala de cirurgia “A” como sendo a possível responsável pelas infecções. O engenheiro confirmou que a ventilação inadequada foi observada logo nos primeiros meses de uso das salas de cirurgia.
A facilidade de comunicação telefônica entre o funcionário da sala “A” e os demais setores do Hospital, era a explicação dada para que, durante os procedimentos de emergência, a porta da referida sala cirúrgica se mantivesse aberta.
Em relação ao pós-operatório, os pacientes ficavam numa sala de recuperação sob os cuidados de uma equipe de enfermeiras, distinta daquela das salas de cirurgia. Quando o paciente estabilizava seu quadro clínico, era removido ao seu pavilhão de origem.
O epidemiologista do EIS reviu os prontuários de todos os pacientes identificados pela pesquisa como sendo portadores de feridas cirúrgicas infectadas pelo estreptococo do grupo A ou sem cultura de germes. Com estes dados, realizou uma listagem preliminar.
Em seguida, o epidemiologista do EIS definiu como caso de ferida cirúrgica infectada por estreptococo do grupo A todo paciente que, no seu pós-operatório, desenvolveu temperatura superior a 38,5º e de cuja cultura de secreção da ferida cirúrgica tenha sido isolado estreptococo do grupo A.
Os dados clínicos dos 10 pacientes que se enquadraram na definição de caso foram revistos com mais detalhes e a listagem revisada novamente.
Planta e fluxo das salas cirúrgicas
* Serviço de Inteligência para Epidemias é um programa de treinamento voltado à capacitação de epidemiologistas para atuarem em vigilância.
PARTE V
A descrição das informações dos 10 casos é apresentada na Tabela 3
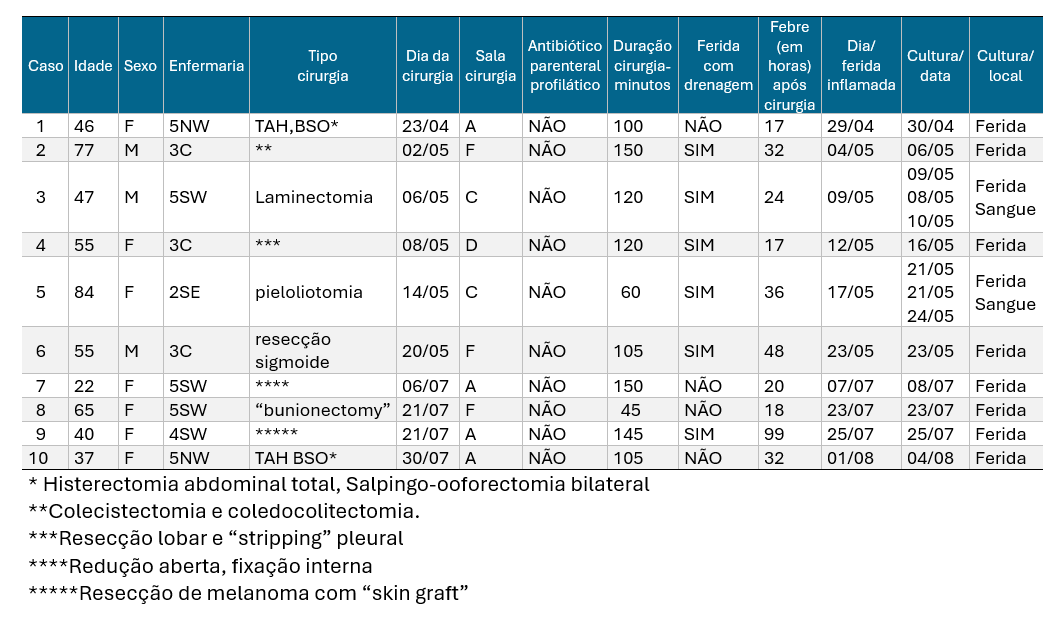
PARTE VI
O estreptococo do grupo A quase sempre tem como reservatório o homem. Em conseqüência, os epidemiologistas se fixaram mais na investigação de exposições a pessoas infectadas do que em fômites ou exposições ambientais.
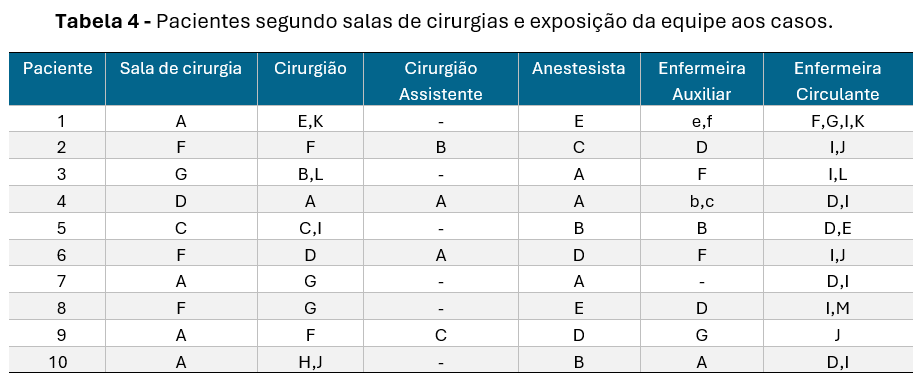
A equipe cirúrgica do hospital era composta por 31 cirurgiões, 6 cirurgiões assistentes, 26 enfermeiras, 9 anestesistas e enfermeiras auxiliares de anestesistas, 3 técnicos de sala de cirurgia e 2 serventes. Na maioria das cirurgias, o cirurgião e o anestesista eram assessorados por uma enfermeira circulante e outra enfermeira auxiliar. Geralmente as enfermeiras trabalham, cada dia, em apenas uma sala cirúrgica, de acordo com a escala de plantão.
Durante a primeira semana de agosto, ou seja, antes da chegada do epidemiologista do CDC, o hospital coletou para cultura, material da garganta de todos os servidores das salas de cirurgias. Apenas a cultura do anestesista da sala de cirurgia E apresentou resultado positivo para estreptococo do grupo A. Após o resultado, o profissional foi temporariamente afastado do trabalho e medicado com penicilina.
A Tabela 4 lista dados relevantes dos 10 casos, através do livro de anotações do movimento diário de cirurgias.
PARTE VII
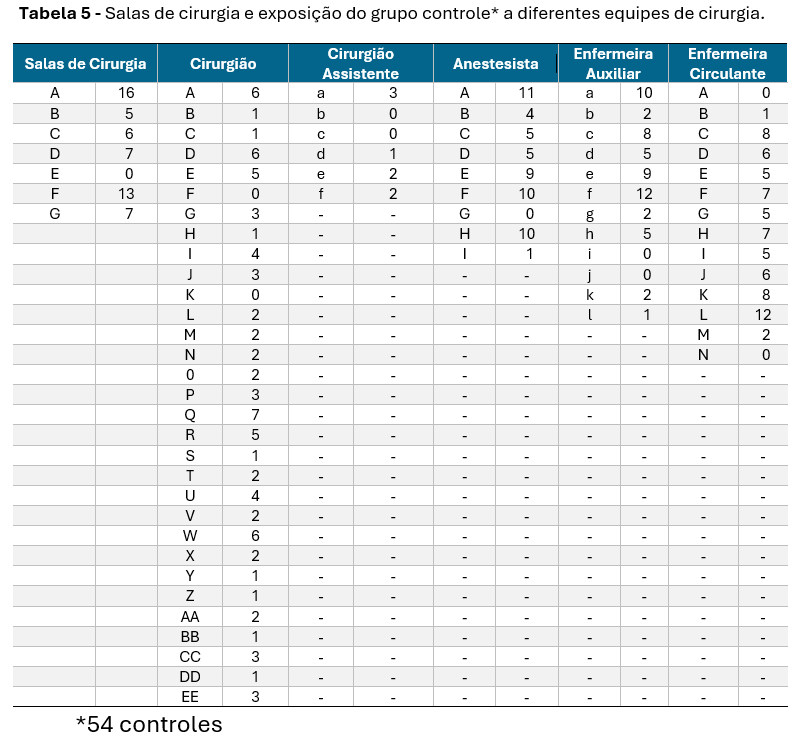
O epidemiologista do EIS decidiu selecionar os controles entre os pacientes cirúrgicos do hospital. Foram realizados, durante o período do surto, 2.600 procedimentos cirúrgicos e destes, foi selecionado aleatoriamente um grupo de 80 procedimentos. Destes 80, em 26 procedimentos os dados da investigação não puderam ser obtidos, motivo pelo qual os mesmos foram excluídos do estudo. Nos outros 54 controles, os dados da equipe de cirurgia foram obtidos do livro da sala de cirurgia.
A Tabela 5 lista dados dos controles registrados no livro da sala de cirurgia.
PARTE VIII
Conclusão
Foi realizado um estudo adicional tipo caso-controle para identificar os fatores de risco entre os pacientes expostos à enfermeira I e, também, para determinar a forma de transmissão. Para os controles, os investigadores utilizaram uma tabela de números aleatórios para selecionar 50 pacientes cirúrgicos dentre os 286 que apresentaram exposição à enfermeira I, durante o período da epidemia (foram excluídos os 8 pacientes casos). Este estudo tipo caso-controle identificou vários fatores de risco independentes entre os pacientes da enfermeira I, incluindo a presença de incisões de pele, feridas traumáticas, a não utilização de antibiótico profilático e tempo de cirurgia prolongado.
Para determinar se o estreptococo do grupo A poderia ser transmitido por via aérea, foram colocadas 12 placas de ágar sangue na sala de cirurgia, durante 2 cirurgias realizadas em 14 de agosto. Houve crescimento do estreptococo do grupo A em 1 das 6 placas colocadas no canto da sala de cirurgia onde a enfermeira I trabalhou. Entretanto, não houve crescimento de estreptococo em nenhuma das placas colocadas nas salas de cirurgia onde outra enfermeira trabalhava.
Complementando a investigação, foram colocadas duas placas de agar sangue em uma sala fechada, medindo 8 x 5 x 5 , onde a enfermeira I fazia exercícios sozinha durante 5 minutos, em ambas as placas houve crescimento do estreptococo do grupo A. Das 25 culturas realizadas em amostras obtidas da enfermeira I (ouvido, nariz, couro cabeludo, áreas entre os dedos e os pés, região sub-ungueal, umbigo, região anal, vagina e períneo), houve crescimento do estreptococo do grupo A nas amostras da vagina, região anal e perineal.
As culturas onde houve crescimento, tanto da enfermeira I como dos 2 pacientes que tiveram bacteremia, revelaram crescimento de estreptococo do grupo A do mesmo sorotipo.
Foram também solicitados materiais para cultura da enfermeira circulante D (naso-faringe, região anal, vagina, períneo), do marido da enfermeira I (naso-faringe) e de suas duas crianças: não houve crescimento do estreptococo do grupo A em nenhum destes.
Ao final da investigação, foram realizados as seguintes recomendações:
A enfermeira circulante I deve completar um esquema de tratamento parenteral com penicilina prescrita por seu médico.
A enfermeira I deve ser afastada temporariamente dos afazeres da sala de cirurgia, retornando apenas quando não apresentar mais estreptococo do grupo A, ou seja, quando não houver mais crescimento nas culturas de material coletado da vagina, períneo e região anal (coletar o material após 1 a 7 dias após o término da terapia).
Realizar coleta de material para cultura da enfermeira I semanalmente durante o 10 mês e depois um exame a cada 3 meses durante um ano, para assegurar que se mantém negativa.
O número da sala de cirurgia deve ser anotado no livro de cirurgia e no prontuário do paciente.
As portas das salas de cirurgias devem ser mantidas fechadas durante todo o período cirúrgico.
O sistema de ventilação das salas de cirurgia deve realizar pelo menos 15 trocas de ar por hora, de acordo com a recomendação do órgão regulador da qualidade de serviços.
Para facilitar uma investigação epidemiológica e a investigação de um surto hospitalar, o registro de culturas bacteriológicas deve ser mantido durante pelo menos 3 anos.
ATIVIDADE: Com base neste contexto, realize os 10 passos da investigação para aprender como os investigadores concluiram o surto
Dez passos da investigação
A Detecção e a Notificação
Confirmar os diagnósticos
Confirmar a existência do surto
Identificar e confirmar os casos
Caracterizar o surto
Considerar as contramedidas oportunas
Desenvolver hipóteses
Refinar a compreensão
Implementar e avaliar as medidas de controle
Comunicação de Risco
VAMOS INICIAR ESTA JORNADA!
Clique na seta para a direita abaixo.
Desvendando os Mistérios da Epidemiologia
